Comorbidités
Le sujet atteint de BPCO doit être considéré comme polypathologique.[8,9] Ainsi, on estime que 90 % des sujets ont au moins 1 comorbidité, et plus d’un patient sur 2 en a 3.[8] Le nombre moyen de comorbidités par patient (autour de 4), augmente avec l’âge. Ces comorbidités peuvent être réparties en 3 grands groupes (Tableau 1).[5,10]
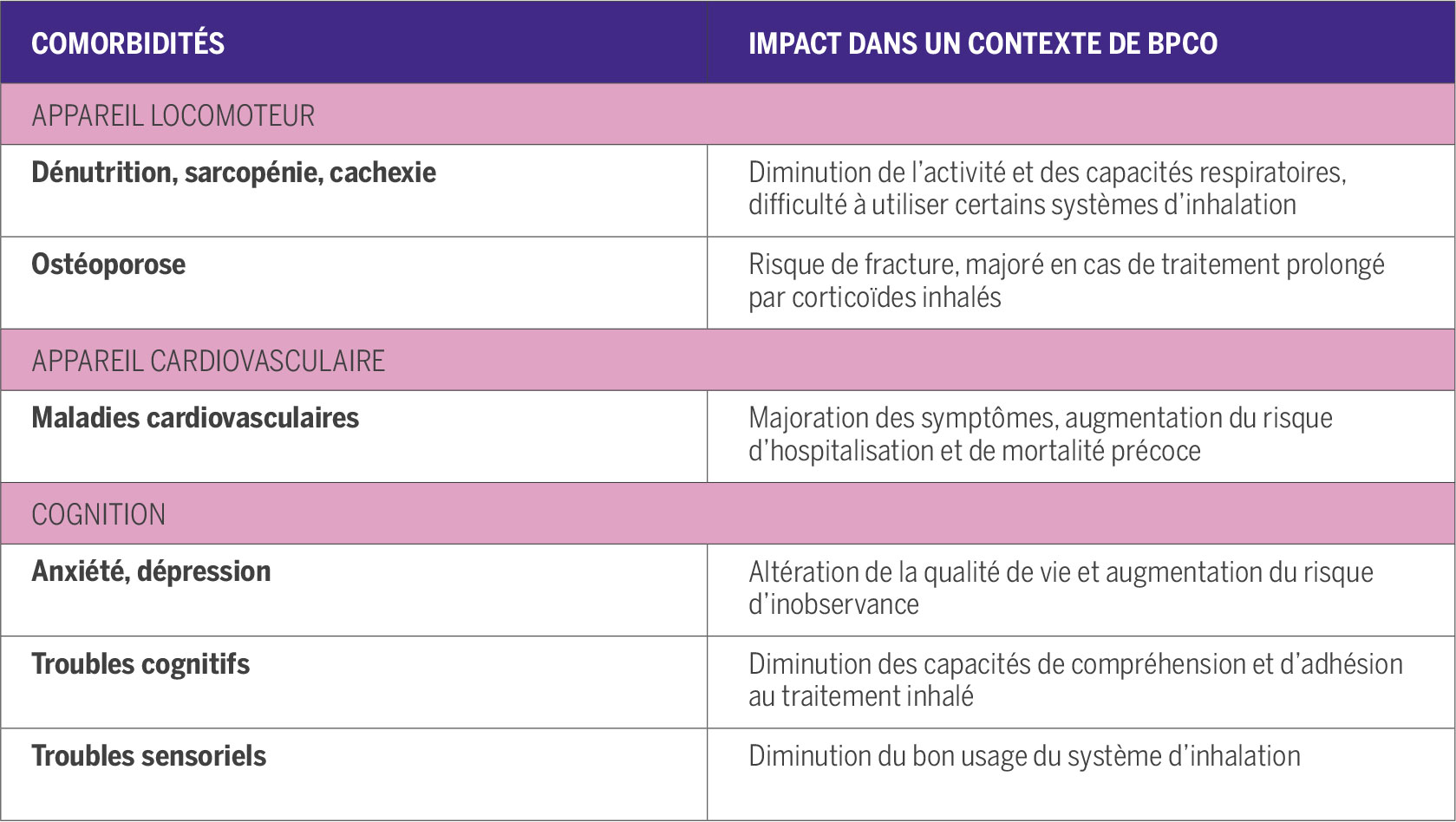
Tableau 1 : Comorbidités liées à l’âge impactant la BPCO et sa prise en charge.[5,10]
Comorbidités touchant l’appareil locomoteur
Le sujet âgé atteint de BPCO est doublement exposé à un risque de dénutrition : du fait de son âge et du fait de la maladie. Sur ce dernier point, l’altération des efforts comme des apports alimentaires induite par la dyspnée, et la surconsommation énergétique des muscles respiratoires, concourent à favoriser la dénutrition qui, en cascade, est associée à une perte de la masse graisseuse sous-cutanée et à une atrophie des muscles respiratoires et squelettiques qui vont, selon un véritable cercle vicieux, impacter la dyspnée (Figure 2). La cachexie (≥ 5 % de perte de poids dans l’année) est un facteur prédictif de mortalité précoce dans la BPCO.[11] Le risque de sarcopénie au niveau des muscles porteurs et également des muscles respiratoires et du diaphragme influe sur le pronostic du fait du handicap généré aux plans moteur et respiratoire.[12] La relation entre la baisse de la masse musculaire et la probabilité de décès précoce a été clairement démontrée dans la BPCO.[13]
L’ostéoporose est fréquemment présente chez les patients atteints de BPCO (entre 15 et 20 %),[9] notamment chez les femmes.[8] Il s’agit d’un élément important à prendre en compte lorsque l’on sait que les corticoïdes inhalés, dont le recours peut se justifier dans certains cas, sont associés à un risque fracturaire osseux.[14]
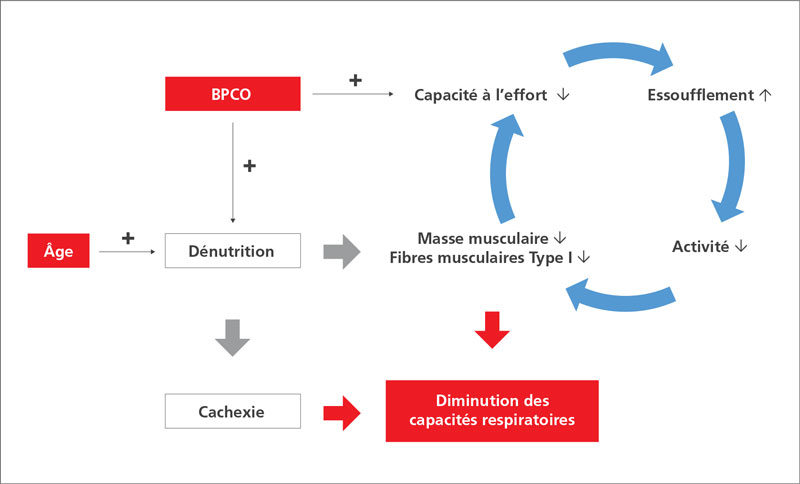
Figure 2 : Relation entre BPCO, âge et baisse des capacités respiratoires.[11,12]
Maladies cardiovasculaires (MCV)
Du fait de facteurs de risque et de processus physiopathologiques communs, BPCO et MCV sont souvent associées,[9] sachant que la prévalence des affections cardiaques augmente avec l’âge. Ainsi, l’association d’une insuffisance cardiaque multiplie de 30 à 90 % (selon les études) le risque de décès précoce chez les patients atteints de BPCO.[9] En outre, ces derniers sont plus souvent hospitalisés pour des problèmes cardiovasculaires indépendamment du sexe et de la présence d’autres comorbidités telles que le diabète ou l’hypertension.[5] Enfin, le risque d’événements cardiaques majeurs est multiplié par 10 dans les 30 jours suivant une hospitalisation pour exacerbation de BPCO[15] dont le risque est fortement majoré après 75 ans.[16]
Troubles cognitifs
L’anxiété et la dépression sont fréquentes chez les patients âgés atteints de BPCO du fait notamment de la dépendance et des possibles atteintes cérébrales.[5] La dépression aggrave le handicap physique, accroît le risque de morbi/mortalité et altère la qualité de vie ; elle est également associée à une augmentation du tabagisme et de l’inobservance du traitement, plaçant le ou la patient(e) dans une véritable spirale négative. Il est donc majeur de détecter un état anxieux et dépressif et de le prendre en charge. Plus globalement, les troubles cognitifs caractéristiques du sujet âgé vont directement impacter sa compréhension des enjeux de la prise en charge, son adhésion, et également ses capacités à utiliser correctement un inhalateur.[17]
[5] Orvoen-Frija E et al. La bronchopneumopathie obstructive (BPCO) du sujet âgé en huit questions/réponses. Rev Mal Respir. 2010; 27: 855-73.
[8] García-Olmos L et al. Comorbidity in patients with chronic obstructive pulmonary disease in family practice: a cross sectional study. BMC Family Practice. 2013; 14: 11.
[9] Smith MC, Wrobel JP. Epidemiology and clinical impact of major comorbidities in patients with COPD. Int J Chron Obstruct Pulmon Dis. 2014; 9: 871-88.
[10] Lavorini F et al. Optimising Inhaled Pharmacotherapy for Elderly Patients with Chronic Obstructive Pulmonary Disease: The Importance of Delivery Devices. Drugs Aging. 2016; 33: 461-73.
[11] Kwan HY et al. The prognostic significance of weight loss in chronic obstructive pulmonary disease-related cachexia: a prospective cohort study. J Cachexia Sarcopenia Muscle. 2019; 10: 1330-8.
[12] Kim SH et al. Sarcopenia Associated with Chronic Obstructive Pulmonary Disease. J Bone Metab. 2019; 26: 65-74.
[13] Marquis K et al. Midthigh muscle cross-sectional area is a better predictor of mortality than body mass index in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2002; 166: 809-13.
[14] Price D et al. Risk-to-benefit ratio of inhaled corticosteroids in patients with COPD. Prim Care Respir J. 2013; 22: 92-100.
[15] Kunisaki KM et al. Exacerbations of Chronic Obstructive Pulmonary Disease and Cardiac Events. A Post Hoc Cohort Analysis from the SUMMIT Randomized Clinical Trial. Am J Respir Crit Care Med. 2018; 198: 51-7.
[16] Soler-Cataluña JJ et al. Severe acute exacerbations and mortality in patients with chronic obstructive pulmonary disease. Thorax. 2 005; 6 0: 925-31.
[17] Wallin M et al. Pulmonary drug delivery to older people. Adv Drug Deliv Rev. 2018; 135: 50-61.
