Critères de stadification du CHC
Le paramètre essentiel qui détermine le traitement et le pronostic du CHC est le stade tumoral. Ce stade est défini selon les caractéristiques tumorales que l’on évalue essentiellement de manière non invasive sur l’imagerie (IRM ou TDM injectée abdominale, TDM thoracique) et la biologie grâce à l’aFP[1,2].
Dans le CHC, on considère également un autre paramètre décisif : la présence d’une cirrhose, puisque celle-ci peut éventuellement entraîner une altération de la fonction hépatique, évaluée selon le score de Child-Pugh noté de A à C. La cirrhose est aussi potentiellement à l’origine d’une hypertension portale (ascite, varices œsophagiennes, etc.), qui est à rechercher lors d’un bilan endoscopique[1,2]. Le cas de CHC se développant sur cirrhose est le plus courant et représente 75 à 80 % des cas de CHC[3]. Le système de stadification le mieux validé et le plus souvent utilisé pour le CHC est le « Barcelona Clinic Liver Cancer System» (BCLC). Ce système de classification est celui qui est recommandé par l’EASL. Il combine le stade tumoral et le stade de la cirrhose sous-jacente pour classifier les patients en plusieurs stades : très précoce à précoce (0 ou A), intermédiaire (B), avancé (C) ou terminal (D)[4]. Aujourd’hui, plusieurs options thérapeutiques, y compris à visée curative, existent. La dernière mise à jour du BCLC date de 2022 et rend compte des avancées en matière de stratégie thérapeutique, avec notamment les derniers bouleversements concernant les traitements systémiques.
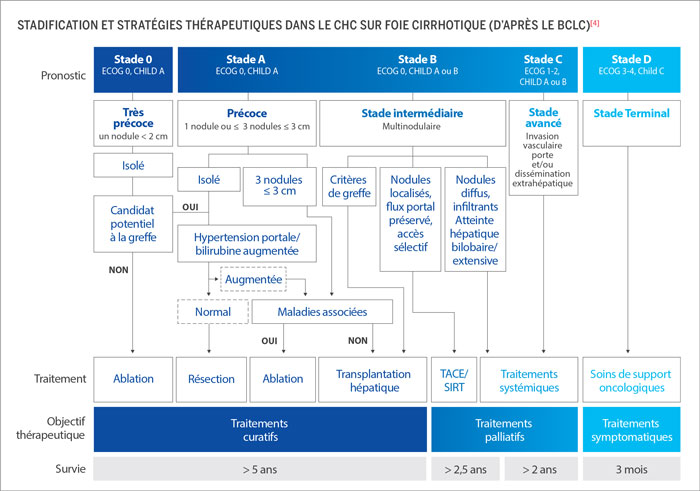
IRM: imagerie par résonance magnétique; TDM : tomodensitométrie ; aFP: alpha-foetoprotéine; EASL : European Association for the Study of the Liver ; Child : score de Child-Pugh ; ECOG : Eastern Cooperative Oncology Group ; N1 : atteinte ganglionnaire régionale; M1 : atteinte métastatique ; SIRT: radiothérapie interne sélective; TACE: chimio-embolisation transartérielle.
