Pour l’AP, seule la chirurgie éventuellement associée à une chimiothérapie (néoadjuvante et/ou adjuvante) est potentiellement curative avec une survie à 5 ans estimée entre 20 et 30 %[22]. La résection n’est possible que chez 15 à 20 % des patients. Définir le meilleur traitement et la stratégie la plus adaptée pour chaque patient nécessite une équipe multidisciplinaire de spécialistes (chirurgiens pancréatiques, oncologues, gastroentérologues, radiothérapeutes, radiologues et pathologistes).
L’évaluation de la résécabilité de l’AP est basée sur les résultats du bilan d’imagerie (scanner TAP et IRM hépatique). C’est la présence et l’étendue de l’atteinte vasculaire sur le scanner qui déterminent la classification de la tumeur en résécable, borderline ou localement avancée.
Le scanner TAP doit être réalisé avec injection de produit de contraste et idéalement en 4 phases. Le compte-rendu doit décrire de façon précise l’atteinte vasculaire (veineuse et artérielle) par la tumeur. De même, l’éventuelle présence des variations anatomiques ou d’un ligament arqué doit être mention née. La standardisation du compte-rendu sous forme de checklist est actuellement recommandée[23]. L’IRM hépatique (de préférence de diffusion) doit être réalisée au moment du diagnostic de tout AP localisé (résécable, de résécabilité limite ou localement avancé après traitement d’induction) et avant chirurgie pour s’assurer de l’absence de métastases hépatiques infracentimétriques non visualisées sur le scanner[24,25].
L’IRM hépatique (de préférence de diffusion) doit être réalisée au moment du diagnostic de tout AP localisé (résécable, de résécabilité limite ou localement avancé après traitement d’induction) et avant chirurgie pour s’assurer de l’absence de métastases hépatiques infracentimétriques non visualisées sur le scanner[24,25].
Il est important que l’imagerie avant l’intervention soit récente (< 4 semaines) car l’évolution des AP peut être rapide et un délai plus long augmente le risque (> 20%) de découverte peropératoire de métastases non vues à l’imagerie pour une tumeur présumée résécable[26,27].
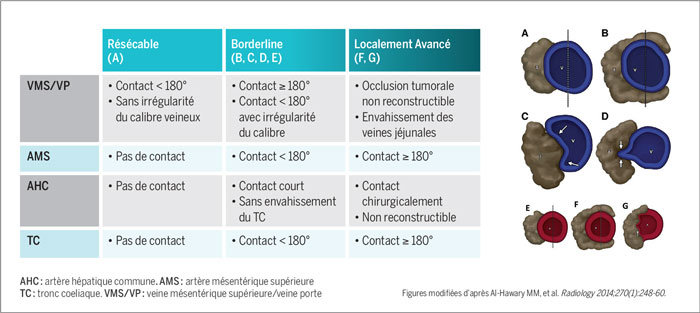
Figure 3. Critères de résécabilité selon les recommandations du NCCN.
Quid d’autres examens?
L’echoendoscopie a pour principal intérêt la réalisation de prélèvements à visée cytologique ou histologique. Les 4 indications retenues sur le dernier thesaurus[28] sont :
1. Une forte suspicion d’AP non visualisé par les autres examens d’imagerie, notamment en cas de sténose du canal pancréatique principal ;
2. Une masse pancréatique de nature incertaine à la TDM et l’IRM (ex. diagnostic différentiel avec une pancréatite autoimmune pseudotumorale ou une autre pancréatite chronique) ;
3. Obtenir une confirmation pathologique de l’AP en l’absence d’autre site tumoral d’accès plus facile ;
4. Ou si une cholangiopancréatographie rétrograde endoscopique (CPRE) est envisagée pour réaliser un geste de drainage biliaire[29].
La TEP FDG ne fait pas partie du bilan systématique de l’AP, cependant son utilisation lors de l’évaluation de la réponse de la chimiothérapie d’induction pour les formes localement avancées suscite beaucoup d’intérêt[30-32].

